手術室のモニターに映る、呼気終末二酸化炭素濃度(EtCO2)の数字。この数字が、実は患者さんの脳を守る上でとても重要なんです。
例えば脳外科の手術では、わざとたくさん呼吸させて(過換気にして)CO2を下げることがあります。そうすると脳の血管がキュッと縮んで脳のむくみが取れ、手術がしやすくなるんですね。
でも、やりすぎると今度は脳に血液が行かなくなり、脳梗塞のリスクが上がってしまう…。これは昔から麻酔科医を悩ませるジレンマでした。
「じゃあ、逆にCO2をちょっと高めにしたら、脳の血流が増えて安全なんじゃない?」って思いませんか?この記事では、その長年の疑問に答えを出すきっかけになった論文をもとに、CO2管理が脳や肺にどう影響するのかを、わかりやすく解説していきますね。
CO2を高めたら、逆に脳梗塞が増えていた!
Carbon Dioxide, Blood Pressure, and Perioperative Stroke: a Retrospective Case-Control StudyAnesthesiology. 2022 Oct 1;137(4):434–445.
この研究は、EtCO2が正常範囲を逸脱するリスクを、明確な数値で示しました。
まず、EtCO2が30mmHgを下回る低炭酸ガス状態は、脳梗塞の調整オッズ比が1.07となり、リスクが約7%増加することと関連していました。
しかし注目すべきは、逆にEtCO2が45mmHgを超える高炭酸ガス状態も、調整オッズ比1.10(リスクが約10%増加)と、さらに強い関連が認められたことです。
この結果は、脳を守るという観点から、CO2濃度を正常範囲に保つこと(正常炭酸ガス維持)がいかに重要であるかを物語っています。
呼気終末二酸化炭素濃度(EtCO2)とは
呼気終末二酸化炭素濃度(EtCO2)とは、患者さんが吐き出す息の、一番最後に含まれる二酸化炭素の濃度(圧力)のことです。
肺の一番奥(肺胞)から出てくるガスなので、血液中のCO2濃度をリアルタイムで反映する「窓」のような役割をします。この数値を見ることで、麻酔科医は主に以下の3つの情報を瞬時に把握しています。
- 換気:人工呼吸器の設定は適切か?きちんとCO2を吐き出せているか?
- 循環:心臓から肺へ血液がしっかり送られているか?(心停止などでは急激に低下します)
- 代謝:体内でCO2がどれくらい作られているか?
正常値は35~45 mmHgで、この範囲から外れることは、体の中で何らかの異常が起きている重要なサインになります。
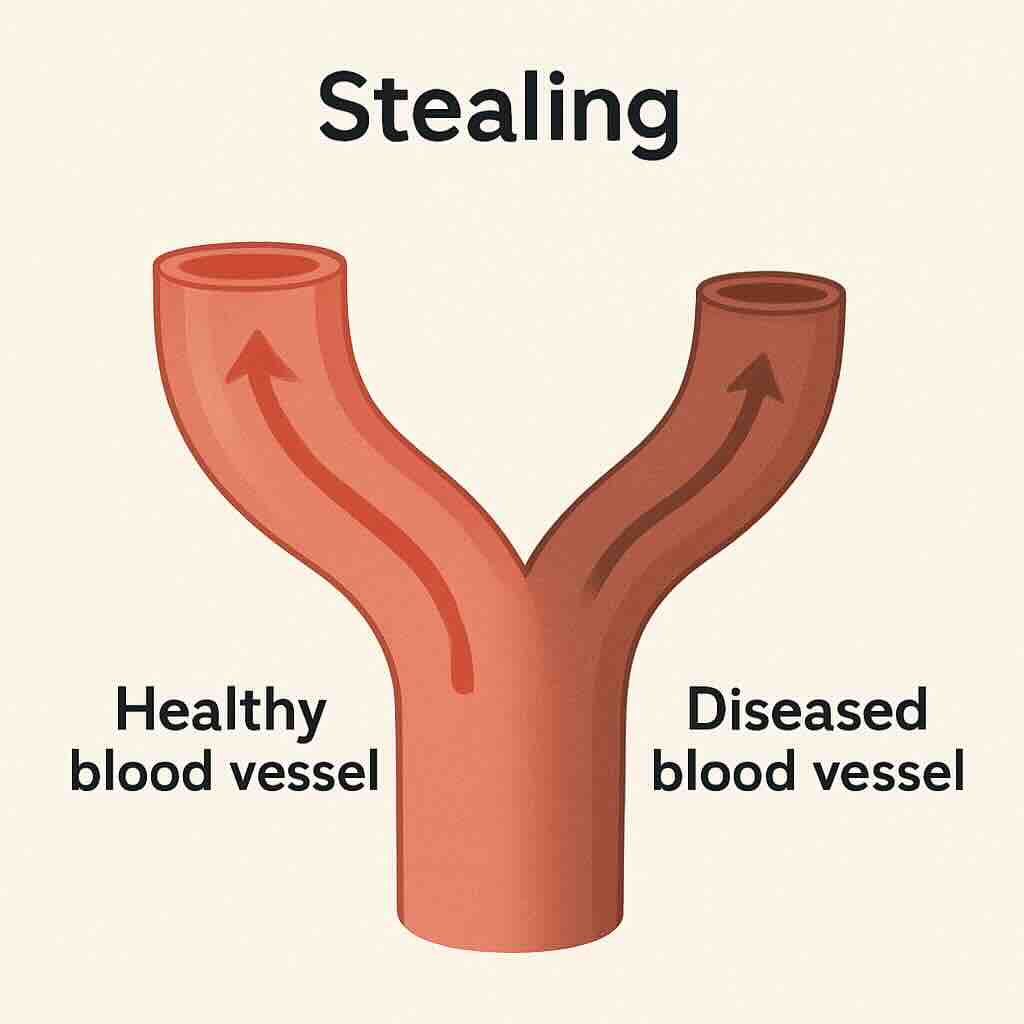
高CO2が脳虚血を招くメカニズム:「盗血現象」を理解する
高CO2状態で脳全体の血流が増えても、局所的に虚血が起きるのが「盗血現象」です。
これは、健康な血管と病的な血管の「CO2への反応の違い」によって起こります。
- 病的な血管(動脈硬化など):
血流を保つため、普段からすでに目一杯広がっています。 - 健康な血管:
CO2に応じて、まだまだ太くなれる余裕があります。
ここに「高CO2」という指令が来ると…
- 健康な血管は、指令通りに大きく拡張します。
- 病的な血管は、もうそれ以上は拡張できません。
- 結果として、血液は抵抗が少なくなった健康な血管の方へ集中して流れてしまいます。
これにより、もともと血流がギリギリだった病的な血管のエリアから血液が「盗まれ」、かえって虚血が悪化してしまうのです。
手術室だけの話じゃない!麻酔管理が左右する「術後2週間の脳梗塞リスク」
脳梗塞の診断は術中だけでなく、術後1日目が一番多く発生し2週間程度、危険な状態が続きます。
- 術中の低血圧、EtCO2の異常値による微小血栓の形成
- 手術による炎症反応
- 抗血小板薬や抗凝固薬の休薬
がその原因と考えられています。
低血圧も重要な脳梗塞の危険因子となる
この研究から得られる、具体的なリスクの数値を整理してみましょう。
① 低血圧単独のリスク
平均血圧(MAP)が55mmHg未満の状態が10分間継続すると、脳梗塞のリスクは17%増加します。
② 低血圧+低CO2の複合リスク
MAP 50mmHgとEtCO2 28mmHgの状態が10分間重なると、リスクは足し算ではなく掛け算で増大します。調整後の相対リスクは2.02倍(102%の増加)となり、危険性が倍増することが示唆されました。
このように、複数の生理学的パラメータが正常範囲を逸脱すると、リスクは相乗的に高まるため、一つ一つのバイタルサインを厳密に管理することが求められます。
CO2と術後の呼吸器合併症との関係性
Outlying End-Tidal Carbon Dioxide During General Anesthesia Is Associated With Postoperative Pulmonary Complications: A Multicenter Retrospective Observational Study From US Hospitals Between 2010 and 2017 Anesth Analg. 2022 Aug 1;135(2):341-353.
「肺に優しい呼吸管理(肺保護換気)をすると、CO2は少し高めになる」
「それに、高めのCO2自体が肺の炎症を抑えてくれるらしい」
…これは、これまで多くの麻酔科医が持っていたイメージでした。
だとしたら、「術後の肺合併症を防ぐには、CO2は少し高めの方が良いのでは?」と期待しますよね。
しかし、この大規模研究が明らかにした現実は、そう単純ではありませんでした。
実際に、様々なCO2濃度と術後肺合併症(PPC)の発生率を調べたところ、最も合併症が少なかったのは、意外にもEtCO2が35~38 mmHgという、ごく正常な範囲の患者さんたちだったのです。
そして、極端に低いCO2(28 mmHg未満)だけでなく、これまで期待されていた高いCO2(45 mmHg超)もまた、両方とも術後肺合併症のリスクを有意に増加させることが示されました。
まとめ:CO2管理の最適解は「真ん中」にあった
さて、ここまで「CO2と脳梗塞」「CO2と肺合併症」という2つのテーマを見てきました。最後に、ここから得られる最も重要な臨床的教訓をまとめましょう。
1.脳も肺も、極端なCO2は嫌う
今回の2つの大規模研究が共通して示したのは、「CO2濃度は、低すぎても高すぎても合併症のリスクを高める」という、非常にシンプルかつ重要な事実です。
- 脳梗塞のリスク:
低CO2(<30mmHg)は脳血管の過度な収縮で、高CO2(>45mmHg)は「盗血現象」で、それぞれ虚血リスクを増加させました。 - 肺合併症のリスク:
これまで「肺に優しいかも」と期待された高CO2(>45mmHg)も、実際には低CO2(<28mmHg)と同様に、合併症のリスクを上げていました。
2.最も安全なゾーンは「正常のど真ん中」
では、一体どこを狙えばいいのか?その答えは、EtCO2 = 35~38 mmHg という、ごく正常な範囲にありました。
この「正常炭酸ガス状態(Normocapnia)」を術中に維持することが、脳と肺という2つの重要な臓器を合併症から守るための、最も安全な戦略である可能性が示唆されたのです。