
Information
2027年度 麻酔科専門医研修プログラムの募集を開始しました。
採用要項
採用人数 4名 そのうち2枠は先着順。残り2枠は筆記試験と面接にて選考いたします。
オンライン説明会 毎週金曜日20時 参加ご希望の方はお問合せフォームにて送信してください。
麻酔科専門医になるには
麻酔科専門医の最短取得コースは、初期研修修了後、麻酔科専攻医として4年間の専門研修プログラムを修了し、卒後7年目に専門医試験に合格することで、卒後8年目から専門医を名乗れるようになります。
- 初期研修修了後:初期研修を修了したら、麻酔科専攻医として専門研修プログラムに入ります。
- 4年間の専門研修:麻酔科専攻医として、4年間の専門研修プログラムを修了する必要があります。
- 専門医試験:4年間の研修修了後、専門医試験を受験し、合格する必要があります。
- 最短取得年数:専門医試験に合格すれば、卒後7年目から専門医を名乗れるようになります。
- 麻酔科標榜医:麻酔科医を目指す場合、初期研修修了後にすぐ麻酔科専攻医となるのが最短コースですが、その前に「麻酔科標榜医」の認定を受けなくてはなりません。
- 麻酔科標榜医の取得:麻酔科標榜医は2年の研修で取得可能です。初期研修においての麻酔科ローテートも1年以上の空白期間が無ければこの2年の研修に含む事が可能です。
千葉メディカルセンター麻酔科の専門医プログラム

我々はテクノロジーの急速な変化にどう向き合うか?
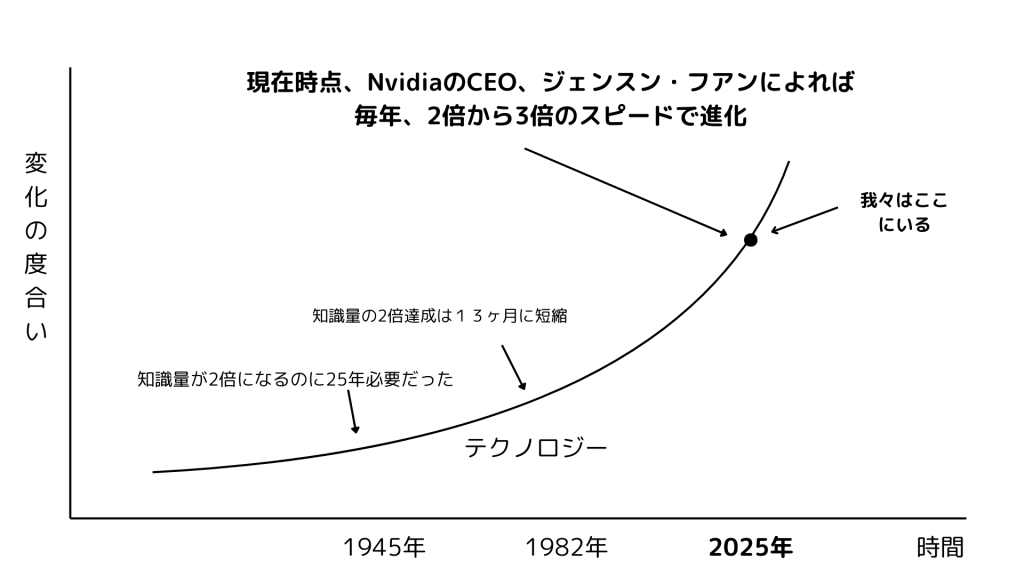
医学の知識は、もはや追いかけきれないほど増え続けています。
1940年代には、医学論文が2倍になるのに約25年かかっていました。
いまでは、医療情報全体がわずか数ヶ月で倍増すると言われています。
AIやゲノム医療、再生医療といった新たな領域も次々に登場し、求められる知識の幅と深さは加速度的に膨らんでいます。
かつての「覚えていればよかった医学」から、
これからは「学び続ける力」「本質を見抜く力」が問われる時代へ。
進化のスピードに圧倒される今だからこそ、
私たちは、どんな姿勢で学び、どう医療と向き合うかが問われています。
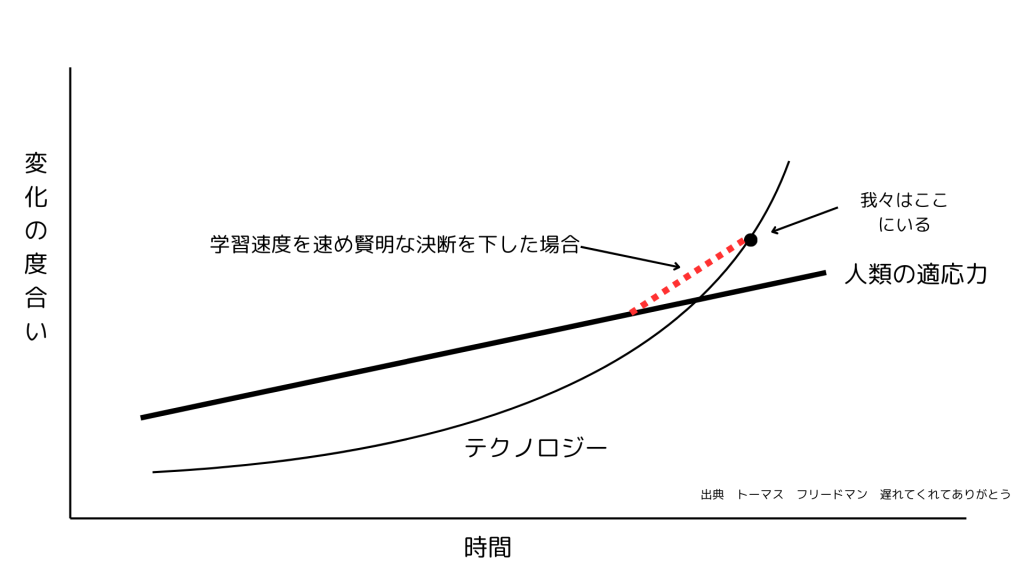
テクノロジーの進化は、人間の適応力をはるかに超えて加速しています。
この現実に、ただ流されるのか――
それとも、学習速度を速め、進化の波に挑むのか。
選ぶのは自分自身。
私達は、このスピードに真正面から向き合い、挑戦していきたい。
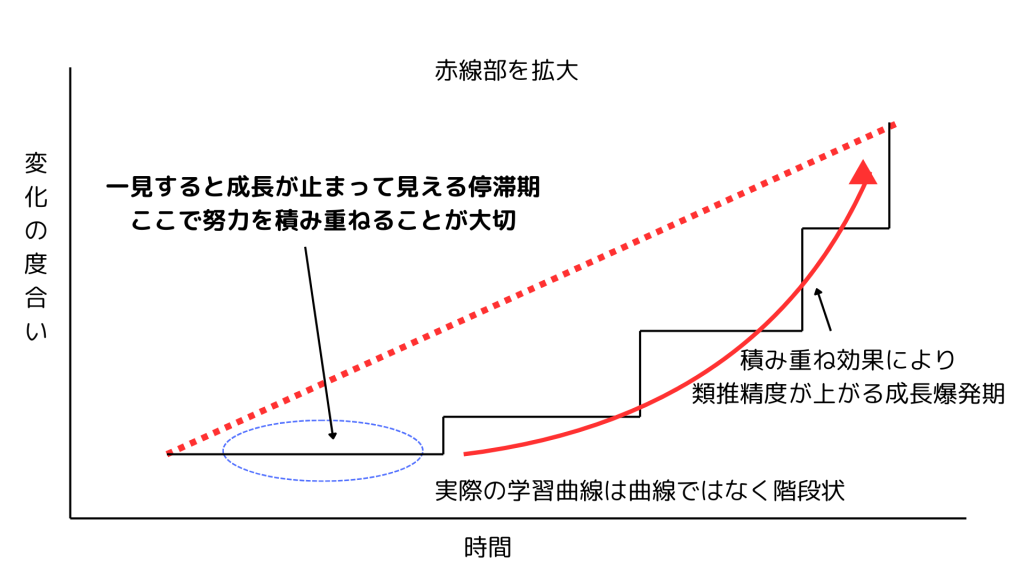
ラーニングカーブは、滑らかな曲線ではありません。
それはむしろ、階段のような形をしています。
進歩が見えず、もがくような停滞期。
しかし、その時期に積み重ねた努力が、やがて“飛躍”という形で一気に現れる。
本当の進化は、停滞しているように見える時期にこそ、静かに育まれているのです。
オリジナル教材 基礎から優しく動画とスライドで解説 何度も視聴できます。 質問があればマンツーマンでの指導。
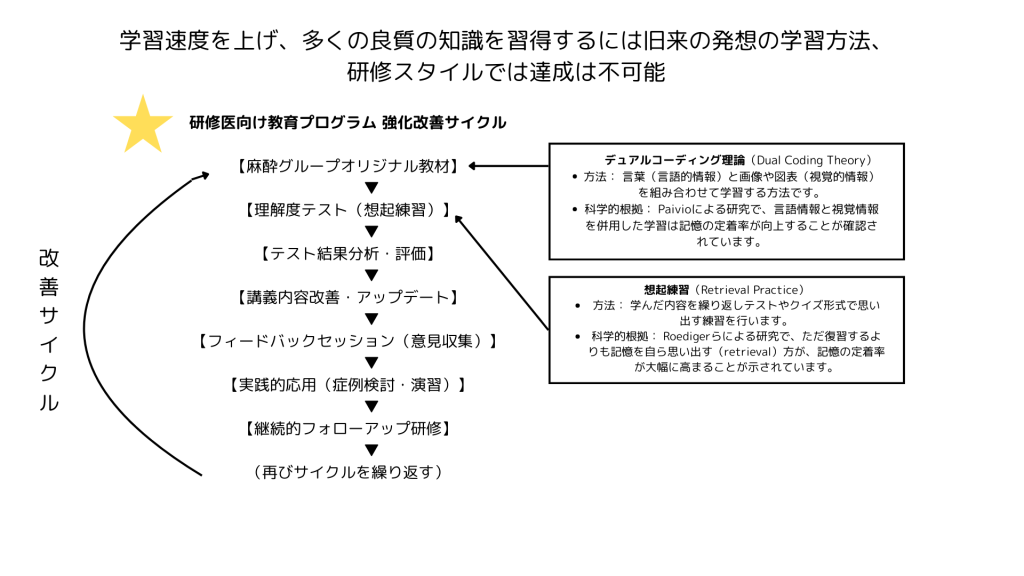
私たちの教育カリキュラムは、従来型の方法とは一線を画します。
科学的根拠に基づいて体系化され、成果は定量的に評価される設計です。
評価と改善のサイクルを回し続けることで、常に最適化されていきます。
この手法は、変化の激しいIT業界の成長戦略から多くのヒントを得ています。


さらに高い次元の医師になるためには、経験の蓄積が不可欠です。時には壁にぶつかり、愚直な反復練習を繰り返す必要もあるでしょう。医師として成長するには、患者や家族、医療チームとの信頼関係を築く共感力・傾聴力を含めたコミュニケーション能力、限られた時間と情報の中で最適な判断を下す意思決定力、常に患者の利益を最優先に考える誠実な倫理観、絶え間なく最新の医学知識を学び続ける自己研鑽力が求められます。また、ストレスが高い現場でも冷静に対応できるメンタルタフネスや、チームメンバーの能力を引き出し協調的な環境を作るリーダーシップ、予期せぬ状況や新しい知見に柔軟に対応する適応力も重要です。これらの力を一度に身につけることは容易ではありませんが、仲間とともに時間をかけて成長し、医師としての価値を高めていきましょう。
使用予定のテキストのご案内
副読書のご案内
麻酔科専門医プログラム(4年コース)カリキュラム 2026〜30年
1.プログラムの基本構成
本プログラムは4年間の麻酔科専門医養成課程とし、
1~2年目を基幹施設における基礎形成期、3~4年目を発展・補完期と位置づける。
(1)1~2年目
千葉メディカルセンターおよび分院である千葉中央メディカルセンターにて研修を行う。
基礎的臨床力の確立を最優先とする。
(2)3~4年目
不足している経験領域を補完するため、外部協力病院にて研修を行う。
ただし、4年目は専門医試験を控えるため、原則として千葉メディカルセンターに在籍しながら最終調整を行う。
外部研修の適切な時期は、2年目後半から4年目前半までとする。
2.1~2年目における到達目標(最低限のゴール)
1~2年目終了時点で、以下の到達を目標とする。
- ASA I–II を中心とした比較的定型的症例について、
術前評価から術後管理までを一連の流れとして完遂できる - 術前麻酔計画において、
- 麻酔方法選択の根拠
- 代替案(Plan B)
- 想定されるトラブル
を明示できる
- 平均的な麻酔科医レベルの完成度を有する麻酔プランを立案できる
- 指導医の助言を受けながらも、自ら考え、判断し、修正する姿勢を持って麻酔管理ができる
3.教育の基本思想:麻酔科医に必要な「3層スキル」
麻酔科医に必要な能力は、以下の3層から構成される。
- 基礎的医学知識
- 現場での実践的スキル・判断力
- 最新のエビデンスに基づく思考
本プログラムでは、これらを個別に学ぶのではなく、
症例を中心に循環させながら統合的に磨き上げることを重視する。
4.3層スキルを磨くための具体的手順と方法
(1)基礎的医学知識
- 4月1日までの努力目標として、オリジナルレクチャービデオ教材を活用する
- 現場に入る前に必要な知識を効率よくインプットし、現場での学習効率を最大化する
(2)現場での実践的スキル
- 原則として、指導医によるマンツーマン指導を行う
- 担当症例については、前日21時までに指導医へコンサルトを義務化する(電話・メール・LINE可)
- 指導医は担当症例に対する最終責任を負う
- 各症例について、研修医が作成した麻酔計画および麻酔記録を指導医が確認する
- 症例の偏り、経験領域、到達度を教育チームで共有し、継続的に把握する
(3)最新のエビデンス
- 論文やガイドラインのアップデートは個人任せにせず、チーム全体で取り組む
- 各自が得た知見を短時間で共有し、自分の症例・日常診療に引き戻すことを重視する
5.日常教育の軸となる取り組み
(1)朝の症例プレゼンテーション
- 毎朝、当日の症例について簡潔にプレゼンテーションを行う
- 言語化することで知識を整理し、指導医が理解度を把握する
(2)週1回の麻酔チャートレビュー
- 1週間で経験した症例の麻酔記録を振り返る
- 患者の術後経過も同時にレビューする
- 改善点を次に活かすため、指導医から助言を行う
- 判断の妥当性や代替案について検討する
- 成長を「点」ではなく「線」として評価する
6.論文対策(専門医受験要件への対応)
結論
論文対策は1年目から開始する。
受験条件
- 日本語論文可
- 症例報告可
- 医学部入学からプログラム終了(4年目3月31日)までに
査読付き医学雑誌にアクセプトされていること
論文は3年目前半(4~9月)までに完成していることが望ましい。
6-1.基本方針
本プログラムでは、
査読付き論文1本のアクセプトを専門医受験の必須条件とする。
論文執筆は特別な才能によるものではなく、
正しく設計された日常臨床の記録から生まれる成果と位置づける。
6-2.論文を生み出すための症例記録システム
通常の麻酔記録とは別に、
論文・研究目的の簡易症例ログを共通フォーマットで記録する。
記録方法:
電子カルテの術後記載項目を活用し、
- 術中・術後に発生した特記事項
(例:TAVI術中タンポナーデ、術後PCIなど)
を必ず明記する。
これらの蓄積により、研究テーマを自然に抽出できる体制を構築する。
6-3.論文の種の抽出と育成
- 週1回、「今週違和感を覚えた症例」を共有する
- 月1回、指導医主導で「研究の芽」カンファレンスを行う
- 論文化の可否判断は必ず指導医が行う
6-4.論文作成の進め方
- 論文はチーム制で行う
- 主執筆者(研修医)
- 副執筆者(同僚・上級医)
- メンター(指導医)
- 初学者はケースリポートを原則とする
- 作業工程を細分化し、「完成」ではなく「前進」を評価する
6-5.スケジュール
- 1年目後半:地方会発表(1回目)
- 2年目:日本麻酔科学会発表(1回目)
- 3年目前半:論文執筆
- 3年目後半:投稿・修正
- 4年目3月までにアクセプト取得
7.3~4年目:外部研修の位置づけ
目的:不足スキルの補完
- 2年目終了時点で個々の弱点を明確化する
- 小児、心臓、産科、ICUなど目的を持ったローテーションを行う
- 修了時には「何ができるようになったか」を言語化し、基幹施設で共有する
研修先(予定)
- 東京ベイ浦安病院(原則6ヶ月)
小児麻酔、分離換気、ICU - 順天堂大学 順天堂医院本郷(オプション3~6ヶ月)
ペイン、呼吸器外科、小児心臓 - 帝京大学 板橋本院(オプション6ヶ月)
一般麻酔、術後ICU、呼吸器外科
8.指導体制に関する補足
- 指導医は1症例につき1つの教育メッセージを意識する
- 批判よりも「次回の改善点」を明確に伝える
- 研修医が安心して挑戦し、成長できる環境を整える
終わりに
本プログラムは、
臨床力・思考力・研究力をバランスよく備えた麻酔科専門医の育成を目的とする。
